
” วันหนึ่ง เมื่อพระชนม์ได้ ๓๕ พรรษา พระอินทร์ทรงลงมาดีดพิณ ๓ สายให้ฟัง
สายที่ ๑ ลวดขึงตึงเกินไปเลยขาด สายที่ ๒ หย่อนเกินไปจนดีดไม่ดัง มีแต่สายที่ ๓ ซึ่งไม่หย่อนไม่ตึงมากที่ดีดออกมาได้ไพเราะ พระโพธิสัตว์ทรงเข้าพระทัยที่พระอินทร์ทรงชี้แนะว่า มีแต่ทางสายกลางเท่านั้น ที่จะนำไปสู่การหลุดพ้นได้ ”
บทความนี้คือ การแปลและสรุปความจาก paper นี้เพียง paper เดียวครับ
https://www.cdc.gov/coronavirus/2019-ncov/hcp/dental-settings.html
(CDC update ข้อมูลล่าสุดเมื่อ วันพุธที่ 17 มิ.ย. 2563)
Background
การตอบโต้ต่อสถานการณ์ COVID-19 สำหรับทันตแพทย์ของ CDC คือได้เริ่มต้นให้ guideline สำหรับงานทันตกรรมตั้งแต่ช่วง มีนาคม 2563 โดยแบ่งตามระดับความสำคัญของงานออกเป็น 3 กลุ่ม
คือ งาน urgent, emergency และ งานที่นัดเป็น elective case ได้
เหตุผลในการแบ่งระดับความสำคัญคือ PPE ที่มีอยู่อย่างจำกัดสำหรับ DHCP (Dental Health Care Personal) จึงต้องใช้ PPE ให้คุ้มค่าที่สุดสำหรับผู้ป่วยที่มีอาการรุนแรง และ จำเป็นต้องให้การรักษาก่อน
อย่างไรก็ตาม เมื่อเวลาผ่านไป สถานการณ์ pandemic ยังดำเนินต่อโดยไม่มีทีท่าว่าจะหยุด และการแพร่ระบาดที่มีความแตกต่างในแต่ละพื้นที่ จึงทำให้การปฏิบัติตามคำแนะนำของ CDC ในช่วงแรกต้องมีการปรับเปลี่ยน คือ ผู้ป่วยทางทันตกรรมที่อยู่ในกลุ่ม elective case ต้องได้รับการรักษาแล้ว โดยคำนึงถึงความเสี่ยงของผู้ป่วย และความเสี่ยงของ DHCP เข้ามาประกอบกัน

Transmission: การแพร่กระจายอันดับแรกคือ droplets จาก ไอ,จาม,พูดคุย ระหว่างคนต่อคนในระยะ 1.8 เมตร (COVID-19 แพร่ได้ง่ายกว่า Influenza แต่ยากกว่า Measles, TB)
CDC ไม่ยืนยันการแพร่กระจายทาง Airborne แต่จากการศึกษาในห้องปฏิบัติการพบว่า เชื้อ virus สามารถอยู่ใน aerosols ได้หลายชั่วโมง และอยู่บนพื้นผิวต่างๆ ได้หลายวัน รวมทั้งผู้ป่วยที่ติดเชื้อแต่ไม่แสดงอาการก็อาจสามารถแพร่เชื้อสู่ผู้อื่นได้
(ปริมาณเชื้อ (viral load) ในผู้ป่วยที่ไม่แสดงอาการ มีน้อยกว่าผู้ป่วยที่แสดงอาการแล้วอย่างมีนัยสำคัญ และในผู้ป่วยที่หายจากอาการทางคลินิก อาจตรวจผล lab พบชิ้นส่วนของเชื้อ (nucleic acid) ได้ แต่จะไม่มี viable virus ที่ติดต่อได้)
Risk: งานทันตกรรมมีการใช้ rotary (handpiece, ultrasonic scaler, air-water syringe) และ surgical instrument ที่ทำให้เกิด particle droplets ของ น้ำ, blood, saliva, microorganisms, debris จึงเกิดความเสี่ยงต่อ DHCP คือ surgical mask ที่ใช้ แม้จะกันปากและจมูก จาก droplet spatter ได้แต่ก็ไม่สามารถป้องกัน airborne infectious agent ได้อย่างสมบูรณ์แบบ ( clear ก่อนตรงนี้ไม่ได้หมายถึง COVID-19 นะครับ แต่หมายถึงเชื้อโรคที่ติดทาง airborne จริง เช่น Measles, TB แต่สำหรับ COVID-19 คือความเป็นไปได้เท่านั้น)
Recommendations
ตอนนี้ปัญหาของ DHCP ในช่วง COVID-19 คือ ช่วงเวลาที่จะเริ่มทำผู้ป่วยในกลุ่ม non-emergency (คือ elective case ซึ่งเดิมมี priority ท้ายสุด) ซึ่งให้ขึ้นกับสถานการณ์ในการแพร่ระบาดของแต่ละพื้นที่เป็นสำคัญ (ถ้าพื่นที่ใด ที่มีความเสี่ยงน้อย โดยดูจาก ผู้ป่วยสะสม, ผู้ป่วยที่ติดเชื้อใหม่ และอัตราการตาย โดยเฉพาะถ้ามีเคสที่ admit อยู่เยอะมาก)
คือ ถ้ามีการ screening ที่ดี และผู้ป่วยไม่มี sign ของ COVID-19 ที่คลินิคมี PPE เพียงพอและทำงานได้โดยไม่เกิดปัญหาการขาดแคลน PPE ในอนาคต (ถ้ายังคงทำ elective case ไปเรื่อยๆ) ให้พิจารณาทำงานตามปกติได้
ในพื้นที่ที่ไม่มีการระบาด หรือ มีการติดต่อเพียง cluster เล็กๆในชุมชน การทำงานสามารถยึด Standard Precautions ทำงานได้

แต่เนื่องจากการ transmission ในกลุ่มผู้ป่วยที่ติดเชื้อแล้วแต่ asymptomatic หรืออยู่ในช่วง presymptomatic ให้ DHCP คอย update ข่าวสารการ transmission อยู่เสมอ (เนื่องจากข้อมูลการศึกษาในอนาคตอาจเปลี่ยนแปลง)
มีเพียงในพื้นที่ในชุมชนที่พบผู้ติดเชื้อที่เริ่มมีการแพร่กระจายอย่างรวดเร็ว หรือ แพร่กระจายเป็นวงกว้าง จึงจะพิจารณาใช้ Precautions อื่นที่เพิ่มเติมขึ้นจาก Standard Precautions (คือใช้ Transmission-based Precautions ร่วมด้วย –> Contact, Droplet, Airborne)
Patient Management
1.ติดต่อและยืนยันผู้ป่วยที่นัดไว้ก่อนจะถึง visit ที่จะมาถึงคลินิก
– ใช้การสอบถามอาการที่เกี่ยวข้องกับ COVID-19 ทางโทรศัพท์ ถ้าพบว่าผู้ป่วยมีอาการให้เลื่อนนัดไปก่อน
– ให้ความสำคัญอย่างมากในกลุ่มผู้ป่วยสูงอายุ และ/หรือ มี underlying disease

– ใช้ Teledentistry ในการคัดกรองอาการและดูปัญหาทางทันตกรรมของผู้ป่วยในเบื้องต้นได้
ยกตัวอย่างเช่น ถ้าผู้ป่วยมีอาการอ้าปากได้น้อย,ปวด,บวมที่แก้มซ้าย การใช้ Zoom app, FB messenger, Line video ในการดู appearance ใบหน้าของผู้ป่วย ร่วมกับ Hx สามารถให้ Dx: Pericorotinis ของ impact tooth ได้
การให้ Dx apical bone lesion จาก localized anterior dental abscess
การให้การ consult เพื่อวาง Tx การแก้ไข orthodontic ร่วมกับ GP
การ F/U ผู้ป่วยที่อยู่ระหว่างขบวนการรักษา เป็นต้น
-จำกัดปริมาณผู้ป่วยที่ต้องเดินทางมาที่คลินิกในแต่ละวัน
– ให้ผู้ป่วยและผู้ติดตามใส่ mask ตลอดการเดินทางก่อนมาถึงคลินิก
2. การจัดการเมื่อผู้ป่วยมาถึง
– ผู้ป่วยและผู้ติดตามต้องใส่ mask
– เริ่มตรวจคัดกรองด้วยการซักประวัติที่เกี่ยวข้องกับ COVID-19 ที่ counter
– วัด Temperature ถ้าไม่พบไข้และไม่มีประวัติ COVID-19 จึงเริ่มให้การรักษาตามปกติ
– เมื่อรักษาเสร็จ ให้ผู้ป่วยใส่ mask ทันทีเมื่อออกจาก treatment area
– เพื่อป้องกันปัญหา window period หรือเจอเคสที่ติดเชื้อแต่ไม่แสดงอาการ (asymptomatic/presymptomatic) คลินิกควรให้ผู้ป่วยแจ้งกลับมา ถ้าหลังการรักษา ผู้ป่วยมีอาการ COVID-19 หรือได้รับ Dx: COVID-19 ภายใน 48 ชม. หลังได้รับการรักษาทางทันตกรรม
(กรณีที่วัด Temperature แล้วพบไข้ DHCP ควร diff Dx จาก inflammation ที่เกิดจาก odontogenic infection เช่นมี pulpal and periapical dental pain หรือมี intra&extra-oral swelling)
Facility Considerations
1.เป็นมาตรการกระตุ้นเตือนทั้งผู้ป่วยและ Staffs ในคลินิก เรื่องการล้างมือและการใช้ mask
-ติด poster หรือ คำเตือนเรื่องการล้างมือและการใช้ mask ในจุดต่างๆ ของคลินิก ในบริเวณที่มองเห็น

-เตรียมจุดติดตั้งเจลล้างมือ (Alcohol-Based Hand Rub: ABHR), กระดาษชำระ, ถังขยะแบบ no-touch ในจุดที่เหมาะสม เช่น บริเวณทางเข้า, waiting room
-ติดตั้ง physical barrier เช่น ฉากกำบังใส บริเวณ counter ที่ใช้คัดกรอง
2. เก้าอี้นั่งรอตั้งห่างกัน 1.8 เมตร
3.เก็บสิ่งของที่ clean ยากบริเวณนั่งรอ ออกไป เช่น วารสารอ่านเล่น, หนังสือ, ของเล่นเด็ก (เฉพาะสิ่งที่ผู้ป่วยหรือผู้ติดตามมีการสัมผัสได้บ่อย)
4.จำกัดจำนวนผู้ที่ต้องนั่งรอที่ waiting room เช่น อาจให้ญาติหรือผู้ติดตาม รอข้างนอก ถ้าจำนวนผู้นั่งรอเกินจำนวนเก้าอี้, อีกวิธีคือให้นัดเวลาผู้ป่วยแบบให้มีช่วงห่างเวลามากพอที่จำนวนผู้ป่วยไม่แออัดที่คลินิก
Equipment Considerations
ในส่วนนี้จะเป็นงานของ DHCP ภายในคลินิกครับ (ไม่เกี่ยวกับผู้ป่วย)
1.คือหลังจากผ่านช่วงที่ต้องปิดคลินิกกันเป็นเดือนๆ Dental equipment ที่ไม่ได้ใช้งานต้อง reopen เพื่อตรวจตราสภาพ เพราะบางชิ้นอาจ maintainance บางชิ้นอาจต้อง repair
– check Dental unit waterlines (DUWLs)
– ทดสอบคุณภาพน้ำว่ายังคงอยู่ใน Standard ของน้ำดื่มของ EPA (Environmental Protection Agency) คือ < 500 CFU/ml (โดยมาตรฐานของน้ำที่ออกมาจากระบบน้ำของ Dental unit ขณะทำหัตถการอื่นที่ไม่ใช่ surgery ควรมีค่าปนเปื้อนของ aerobic bacteria ไม่เกิน 500 ColonyFormingUnit/ น้ำ 1 ml)
– ตรวจการทำงานของเครื่องมือที่ต้องต่อกับ DUWLs เพื่อทดสอบ Dental unit และแรงดันน้ำ-การไหลของน้ำ
– Autoclave และอุปกรณ์ที่ใช้ cleaning ทุกตัว
– check อุปกรณ์ทำงานได้ปกติ และ clean ได้ตามตารางการ clean เครื่องมือที่กำหนด
– ทดสอบประสิทธิภาพของการ Sterilize ด้วย Biological indicator (Spore test) และมีตัว control ผลการทดสอบไว้เทียบด้วยเสมอ ( control คือ Spore test อีกชุด ที่ไม่ได้นำเข้า Autoclave แต่นำไป culture พร้อมกันด้วย หลอดนี้ผลต้องออกมา +ve)
– ทดสอบ Air compressure, vacuum, สาย suction ทุกตัว, ชุด x-ray, เครื่อง CT, เครื่องกรอง amalgam และเครื่องมืออื่นๆ ตามคู่มือการ maintainace แต่ละชิ้น
Administrative Controls and Work Practices
– DHCP ควรจัดตารางการรักษาแบบผู้ป่วย 1 คน/ช่วงเวลา (คือ ไม่นัดซ้อน)
– การรักษาแต่ละเคส ใช้เฉพาะเครื่องมือที่เกี่ยวข้องให้เข้ามาใน treatment area และการเข้าถึงเครื่องมือที่ใช้ทำได้ง่าย ส่วนอื่นๆ ที่ไม่เกี่ยวข้องเช่น บริเวณที่วางถาด หรือ cabinets ควรมีการคลุมไว้ (ไม่ให้ contaminate) และเครื่องมือที่ไม่ได้ใช้ แต่ expose ใน operation field ให้ถือว่าปนเปื้อนแล้ว (คือใช้ Standard Precautions)
– เลี่ยงการใช้เครื่องมือที่ generate aerosols เท่าที่จะทำได้ (เช่น ใช้ ART โดยใช้ spoon remove caries แทน handpiece ถ้าทำได้) , การใช้ ultrasonic scaler ไม่แนะนำ (คือ ให้ใช้ hand instrument remove calculus และ planing)
– ถ้าต้องกรอ หรือ ใช้ ultrasonic scaler จริงๆ ก็ทำได้ โดยใช้ 4-handed technic (assist คนนึงต้อง hold High-Power suction และ Saliva evacuation) ร่วมกับการใส่ rubber dam ช่วย ถ้าใส่ได้ (การใช้ assist ถึงจะ 4-handed ได้ แต่ก็ต้องจำกัดคนช่วย ไม่ให้มีเยอะเกินไป)
– ยังไม่มี Published evidence ว่า การให้ผู้ป่วยบ้วนปากด้วย Antiseptic product ก่อนการทำหัตถการ (Preprocedural Mouth Rinses: PPMR) จะช่วยลดปริมาณเชื้อ SAR-CoV-2 หรือลดการ transmission ได้ แต่ถือว่า การใช้ CHX, Essential oils, Povidone-iodine ช่วยลดระดับของเชื้อโรคตัวอื่นๆ (ที่มีมาก่อน COVID-19) จากการปนเปื้อนไปกับ aerosols และ splatter จาก Dental equipment ที่ generate
Engineering Controls
CDC ยังไม่มี guidline ในการจัดระบบ Heating, Ventilation, Air Conditioning (HVAC system) ในตัวอาคารที่มีผลต่อการกำจัด SAR-CoV-2 เพราะยังไม่มีหลักฐานที่ชี้ชัดว่า viable virus สามารถ contaminate ในระบบเหล่านี้ แต่ก็มีคำแนะนำเรื่อง การจัด Ventilation, ตำแหน่งของผู้ป่วยขณะ DHCP ทำงาน และปริมาตรอากาศไหลเวียนที่เหมาะสม ดังนี้
1. การจัดระบบ Ventilation
– การไหลเวียนของอากาศต้อง flow จากบริเวณที่ clean ไปสู่บริเวณที่สกปรก เพื่อลดการกระจายของสิ่ง contaminate และ protect ต่อ Staff และผู้ป่วย
ยกตัวอย่างเช่น บริเวณ Operation field ที่หมออยู่ในทิศ 10-12 น. กระแสลมที่ flow ต้องเริ่มจากบริเวณด้านหลังหมอ ไหลผ่านไปสู่บริเวณที่ผู้ป่วยนอนอยู่ แล้วไหลต่อออกไปจากห้อง เช่นเดียวกับบริเวณ waiting area กระแสลมที่ flow จาก Air conditioning ต้องไหลจากบริเวณ counter ซักประวัติ-คัดกรอง ไปสู่ตำแหน่งที่ผู้ป่วยนั่งรออยู่
– ปรึกษาช่างเพื่อเพิ่มประสิทธิภาพการกรองให้เพิ่มถึงระดับสูงสุดเท่าที่จะทำได้ โดยไม่รบกวนทิศทาง Air flow ของ HVAC system ที่จัดไว้ตามข้างบน
– ตำแหน่งของการวาง HVAC system เพื่อเพิ่มการไหลเวียนของอากาศจากภายนอก (safety increase outdoor air)
– จำกัดการปรับอุณหภูมิ ที่มีผลต่อ Ventilation ขณะทำงาน เช่น การตั้ง Temperature ของ Air conditioning ให้อยู่ในอุณหภูมิที่ Staff ต้องการ (ซึ่งการทำงานของเครื่องปรับอากาศ ทำให้ Ventilation ภายในห้องเปลี่ยนไป) และแนะนำให้ใช้พัดลมดูดอากาศตลอดเวลาทำงาน
-ใช้ Portable HEPA air filtration ในขณะทำงาน โดยเฉพาะงานที่ generate aersols
การเลือกซื้อเครื่องฟอกอากาศแบบเคลื่อนย้ายได้ ให้ดูตัวเลข Clear Air Delivery Rate (CADR) มีค่าเป็น ลูกบาศก์ฟุต/นาที (CFM; CubicFoot/Minute) ยิ่งค่า CADR สูง ยิ่งขจัด aerosols ได้ดี
(ให้ดูรูปการ flow ร่วมกันของ แอร์ คอนดิชั่น กับ เครื่องฟอก หรือ พัดลมดูดอากาศ มันจะวาด over ไปหน่อย แต่ทำให้เห็นภาพได้ดีขึ้น)

ถึงแม้ในอาคารที่อยู่จะมี HVAC system ที่กรองอากาศได้ระดับหนึ่งแล้ว ก็ยังแนะนำให้ใช้ HEPA air filtration unit ร่วมด้วยเสมอ
การวางตำแหน่งของเครื่อง Portable HEPA air filtration unit
-ให้วางบริเวณใกล้ dental unit ด้านข้างผู้ป่วย (คือทิศ 1-5 นาฬิกา)
-ห้ามวางด้านหลังทันตแพทย์ (คือฝั่งขวามือของผู้ป่วย) ทิศ 9-12 นาฬิกา (หลักการวางคือ ไม่ให้ Staff อยู่ระหว่าง เครื่องฟอกอากาศกับผู้ป่วย เพื่อไม่ให้มี air flow ผ่าน breathing zone ของ Staff)
– ถ้าทำได้แนะนำให้ติดตั้ง เครื่อง UVGI (Ultraviolet Germicical Irradiation) ชนิด Upper room type (คือแบบแขวนและขยายมุมของลำแสงขึ้นหาเพดาน 10-15 degree)
แสดงต้วอย่างเครื่อง A. wall mount B. Pendulum C.Ceiling fixtures
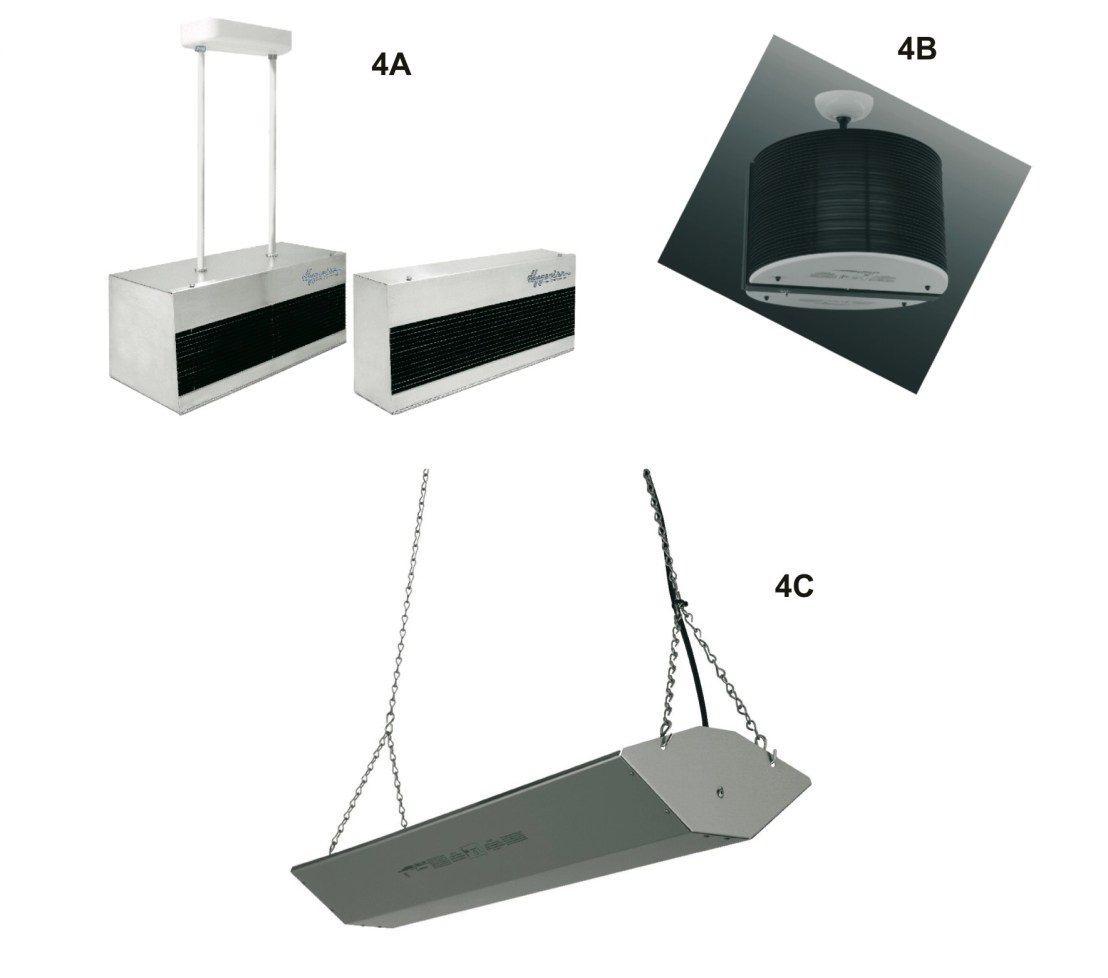
2. การจัดตำแหน่งผู้ป่วย
– ถ้าแบบ Ideal คือ ต้องเป็นห้องปิดแบบแยกห้อง 1 ห้อง/คน
– ถ้าทำไม่ได้ dental unit แต่ละตัวต้องห่างกัน 1.8 เมตร
– มี Physical barrier ระหว่าง unit การสร้างฉากกั้นจะช่วยการทำงานของเครื่องฟอกอากาศที่วางไว้ของแต่ละ unit ทำงานได้ดีขึ้น
– ถ้าทำได้ตำแหน่งที่หมอนั่ง ควรจัดให้ขนานกับ air flow แต่ให้ยึดตำแหน่งผู้ป่วยเป็นหลักก่อน โดย head rest ของ unit อยู่ใกล้ตำแหน่ง return air vent (return air vent คือจุดที่ air flow ของห้องถูกดูดกลับ เพื่อไหลเวียนไปเข้า air conditioning อีกครั้ง)
3. จำกัดปริมาณผู้ป่วยต่อวัน โดยคำนึงถึงเวลาที่คลินิกต้องใช้เพียงพอในการ clean ห้องเพื่อรับผู้ป่วยคนต่อไป (เวลาที่แนะนำคือ 15 นาที –> 1.เพื่อ clean ห้อง 2.HVAC system มีเวลาทำงาน remove aerosols (ถ้าเคสนั้น งาน generate aerosols) )
Hygiene
ข้อนี้คือ เน้นที่ hand hygiene
– ล้างมือก่อนทำเคสและหลังทำ, ล้างมือเมื่อต้อง contact วัสดุที่ปนเปื้อนได้, ล้างมือก่อนใส่ PPE และหลังถอดชุด PPE แล้ว
– ใช้น้ำ+สบู่ หรือ ABHR (conc 60-95%) การล้างใช้เวลาอย่างน้อย 20 s (กรณีที่มือเปื้อนมาก ถ้าจะใช้ ABHR ให้ล้างด้วย น้ำ+สบู่ ก่อน)
– คลินิกต้องมี stock ของอุปกรณ์ล้างมือไม่ให้ขาด และจัดเตรียมพร้อมใช้ ตั้งในจุดที่เหมาะสม
ไม่ว่าจะใช้ ABHR หรือ น้ำ+สบู่ จะใช้เวลา 20 s สำหรับหัตการทั่วไป แต่ถ้างาน surgery ใช้เวลา 2-6 นาที (เวลาที่เพิ่มขึ้นมาคือให้ใช้ antiseptic soap scrub)

Universal Source Control
DHCP ควรใส่ mask ตลอดเวลาขณะอยู่ในคลินิก
ADA classify mask ตามระดับของความเสี่ยงจากการทำงาน (risk of exposure) ดังนี้
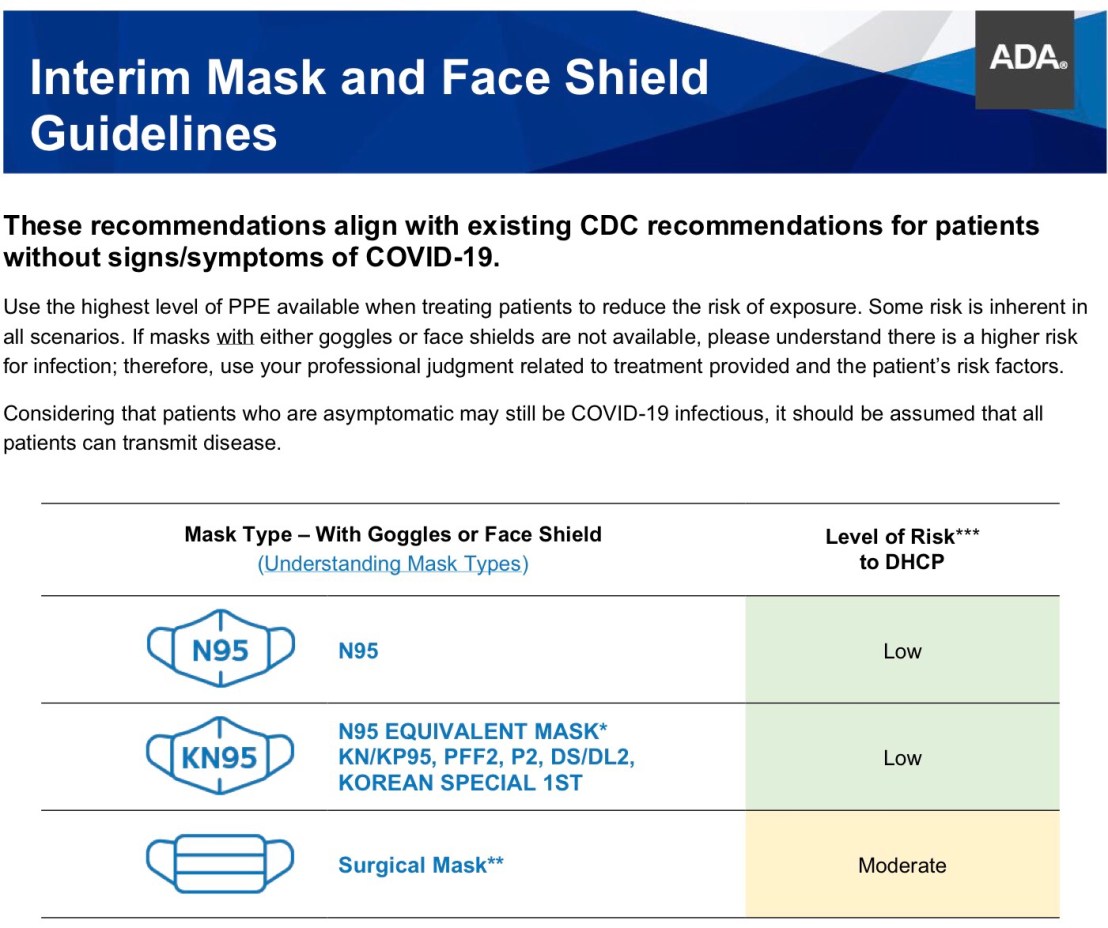
– สำหรับ Staff การใช้ surgical mask ดีกว่า maskผ้า (cloth mask) และเราไม่ถือว่า cloth mask เป็น PPE
– DHCP ที่ไม่อยู่ในส่วนที่ทำหัตถการ เช่น ทำหน้าที่ที่ counter ให้ใช้ cloth mask ได้
– หมอ, ผู้ช่วย ใส่ cloth mask ได้ ถ้ายังไม่ทำคนไข้ แต่ถ้าจะทำงาน ต้องเปลี่ยนมาใช้ surgical mask ร่วมกับ PPE ทันที
– หลังเลิกงาน ถอด surgical mask และล้างมือแล้ว สามารถใส่ cloth mask ตอนกลับบ้านได้
– DHCP ตัองจำไว้เสมอว่า ถ้าต้องปรับ mask ขยับ mask ให้ล้างมือ ก่อนและหลังทำทันที
การป้องกัน self-contamination จากการใช้ mask
– ให้เปลี่ยน mask ทันทีที่รู้สึกว่า เปื้อน, สกปรก หรือ รู้สึกหายใจลำบาก
– cloth mask ต้องซักทุกวัน หรือ เปลี่ยนทันทีที่ปนเปื้อน
– ล้างมือทันที ก่อนและหลังต้องสัมผัส mask
– ควร training DHCP ในคลินิก เรื่องการถอด-ใส่ mask, รู้ว่าจะเปลี่ยนเมื่อไหร่, ต้องทำอย่างไร เมื่อสัมผัส mask, วิธี clean cloth mask

Using Personal Protective Equipment
เพื่อให้เข้าใจการเลือก PPE ได้เหมาะสมต่องานที่ทำ
-เมื่อไร ที่ตัองใช้ PPE, ความสำคัญของ PPE, วิธีใส่-ใช้-ถอด เพื่อป้องกัน self-contamination
-การทิ้ง, การบำรุงรักษา PPE, ข้อจำกัดของ PPE
คลินิกต้องมีการจัดการกับ PPE ชนิดที่นำกลับมาใช้ใหม่ ถึงวิธีการทำอย่างชัดเจนว่า ตัวไหน reuse และวิธี reuse ทำอย่างไร?
DHCP ควรใช้ surgical mask, eye protection (แว่นตา หรือ full-face shield), กาวน์ หรือ ชุดป้องกัน และ gloves
ให้ใช้ N-95 เฉพาะ งานที่ generate aerosols ในเคสที่ผู้ป่วยคาดว่า น่าจะติดเชื้อหรือติดเชื้อแล้ว นอกจาก N-95 สามาถใช้ Respirator ชนิดอื่น เช่น disposable filtering facepiece respirators, PAPRs (Powered Air Purifying Respirator) หรือ elastomeric respirators (ในงานที่ต้องเน้น Source control ไม่ควรใช้ respirators ที่มี exhalation valves คือ อาจเกิดการปนเปื้อนจากลมหายใจของ Operator ที่ส่งผ่าน valve มาที่ Operation field)
ประเด็นสำคัญคือ DHCP ที่จะใช้ respirator ควรเป็นผู้ที่ถูก train การใข้งานมาก่อน
ถ้าไม่มี respirator ในงานที่ generate aerosols และทำในเคสผู้ป่วยมีประวัติเสี่ยงเป็น COVID-19 ให้ใช้ surgical mask+full-face shield แทนได้ (ข้อระวังคือ surgical mask brand ที่ใช้ต้องอยูใน standard ของ FDA ด้วย)
ดังนั้น ถ้าไม่มี surgical mask (ที่ได้มาตรฐาน FDA) + full-face shield ห้ามทำงานที่ generate aerosols เด็ดขาด

ขั้นตอนการจัดการกับ PPE
1.ก่อนเดินเข้าหัอง
– ล้างมือ
– ใส่กาวน์, ชุดป้องกัน
– ใส่ surgical mask (หรือ respirator)
– ใส่ eye protection ( แว่นสายตา หรือ contact lens ไม่ถือเป็น eye protection)
– ล้างมือ
– ใส่ถุงมือ
2. หลังทำเคสเสร็จ
– ถอดถุงมือ
– ถอดกาวน์, ชุดป้องกัน ในตะกร้าทิ้ง (หรือตะกร้าซัก)
– เดินออกจาก Operating area
– ล้างมือ
– ถอด eye protection โดยจับบริเวณก้านจับด้านข้าง (ไม่สัมผัสด้าน front) แล้ว clean eye protection
-ถอด mask (หรือ respirator) โดยไม่สัมผัสด้าน front
– ล้างมือ
PPE Supply Optimization Strategies
การบริหาร stock PPE (โดยเฉพาะ surgical mask และ respirator) จากปัญหาการขาดแคสนและสถานการณ์ที่ยืดเยื้อ จึงเป็นที่มาของการวางแผนการใช้ และ optimize การใช้ PPE
โดยมีหลักคิดดังนี้
– ทำความเข้าใจใน stock ที่มีและ แหล่งในการจัดหามาได้
– รู้ rate ในการใช้ PPE ต่อหน่วยเวลา
ตัวอย่างการใช้ application ในการบริหาร stock PPE

download ได้ทั้ง
iOS : https://apps.apple.com/us/app/niosh-ppe-tracker/id1506310638?ls=1
Android : https://play.google.com/store/apps/details?id=gov.cdc.niosh.PPETracker
– ติดต่อหน่วยงาน สธ. ในท้องถิ่น เพื่อหาแหล่ง supply
– มีกรอบในการใช้งาน PPE ที่ชัดเจน
– ให้ DHCP ในคลินิกเข้าใจถึงสถานการณ์การขาดแคลน PPE ที่เป็นอยู่ เพื่อให้สามารถใช้ PPE ได้อย่างมีประโยชน์สูงสุด และ มองภาพออกว่า งานที่ใช้ PPE กับผู้ป่วย สอดคล้องกับความรับผิดชอบต่อภาระงานที่ทำอยู่หรือไม่?
ตัวอย่างเช่น ถ้าคลินิก รับผู้ป่วยเพื่อทำหัตการทุกเคสโดยไม่แยกตามความจำเป็น เร่งด่วนของงาน (urgent, emergency ได้ทำก่อน elective cases) ปริมาณ PPE ทีมีอยู่จะไม่มีทางเพียงพอกับปริมาณคนไข้ในอนาคตแน่นอน (สถานการณ์ขาดแคลนในช่วง COVID-19 เราไม่รู้จะยาวนานขนาดไหน แต่วันนึงมันต้องจบแน่) เมื่อสถานการณ์กลับมาเป็นปกติ เราก็กลับมาทำงานได้ตามปกติ โดยไม่ต้องทำงานตามความเร่งด่วนของการรักษาแบบนี้ (คือ เคสไหนเข้ามาก็ทำตามคิว ไม่ต้องประหยัด PPE ไว้ใช้กับผู้ป่วย urgent และ emergengy เป็นอันดับแรก)
Environmental Infection Control
– DCHP ปฏิบัติขบวนการ cleaning และ disinfection ตาม guideline ที่มีอย่างเคร่งครัด โดยเฉพาะช่วงรอยต่อระหว่างเคส ต้องมีเวลาในการเตรียมห้องให้พอ (อย่ารีบส่งเคสต่อไป)
– การทำให้มีเวลานานพอในระหว่างส่งผู้ป่วย ยังทำให้ HVAC system และเครื่องฟอกอากาศ มีเวลาทำให้เกิด air change ได้เพียงพอ การ remove aerosols ทำได้ดีขึ้น
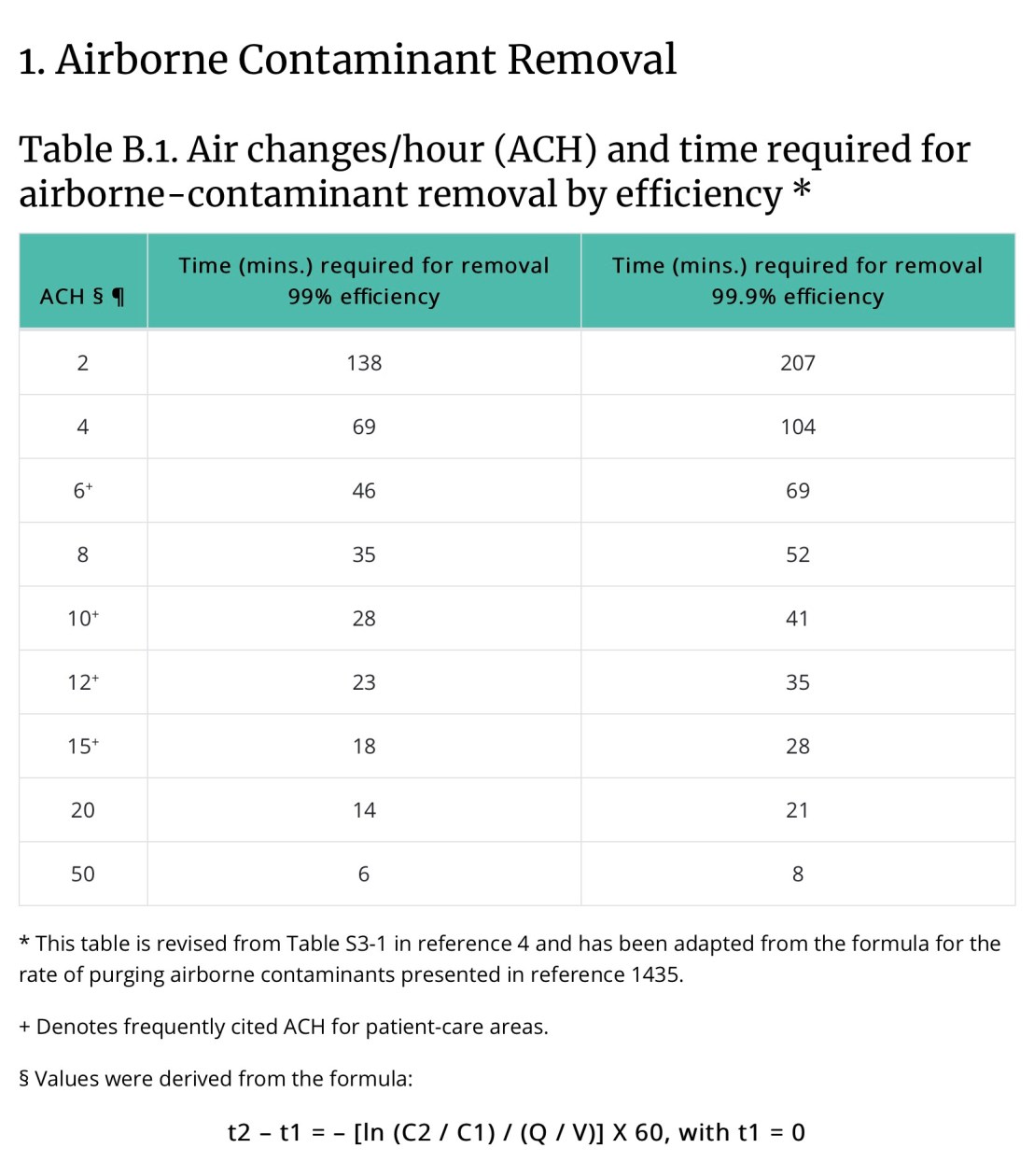
ตารางแสดง ACH ของห้องกับความสามารถในการขจัด aerosols
ยกตัวอย่างเช่น ถ้าห้องมี ACH = 2 หลังทำเคสที่ generate aerosols เราต้องรอนาน 138 นาที เพื่อให้ขจัด aerosols ลดได้ 99% และต้องรอนานถึง 207 นาที เพื่อให้เหลือ aerosols 0.1%
(ACH ของคลินิกทันตกรรมที่ต้องการ = 6-12)
– ขบวนการ cleaning และ disinfection ต้องแน่ใจว่า disinfectant ที่ใช้ได้มาตรฐาน และมีเวลาให้สัมผัสพื้นผิวได้เพียงพอตามคู่มือการใช้ (พื้นผิวที่สกปรกมาก อาจทำความสะอาดด้วยผลิตภัณฑ์ซักล้างทั่วไป+น้ำ ก่อนตามด้วย disinfectant)
– ปัจจุบัน EPA ยังไม่ยืนยัน disinfection ด้วยอุปกรณ์อื่นที่นอกเหนือจาก chemical disinfectants เช่น ultrasonic waves, high intensity UV radiation, LED blue light ว่าจะมีผลต่อ COVID-19 ได้ดีเท่า chemical disinfectants
– CDC ไม่แนะนำให้ใช้ อุโมงค์ฆ่าเชื้อ ( Sanitizing tunnels) เพราะไม่มีหลักฐานว่า สามารถลด transmission ของ COVID-19 ได้ และน้ำยาเคมีที่ใช้ อาจ irritate หรือทำอันตรายต่อ skin, eye, respiratory
ดังนั้น EPA แนะนำเพียง chemical surface disinfectants เท่านั้น ที่สามารถทำลาย SAR-CoV-2 ได้
– การจัดการกับขยะในคลินิก และเสื้อผ้าที่ต้องซัก ให้ใช้ตามวิธีปกติที่ทำอยู่
Sterilization and Disinfection of Patient-Care Items
– หลักในการ cleaning, disinfection และ sterilization จะใช้มาตรการแบบเดียวกัน คือให้คิดว่า เรากำลังใช้กับเชื้อโรคที่ทำลายได้ยากที่สุด (ไม่ต้องคิดว่า ทำเพื่อกำจัด virus ซึ่งตายง่ายกว่า spore ของ bacteria) แต่ให้คิดว่า เรากำลังทำขบวนการทั้งหมดเพื่อกำจัด spore ไปเลย จึงต้องเคร่งครัดกับเวลาและอุณหภูมิที่ใช้กับเครื่องมือที่ต้อง sterilization เสมอ
Considerations for Additional Precautions or Strategies for Treating Patients with Suspected or Confirmed COVID-19
ถ้าพบว่า ผู้ป่วยที่นัดไว้มีอาการที่ไม่น่าวางใจ จากการ Hx ในจุดคัดกรอง
– ถ้าผู้ป่วยไม่ใส่ mask ให้จัดหา mask ให้ใส่ทันที
– เลื่อนนัดนั้นออกไปก่อน และถ้ามีไข้+ประวัติที่เกี่ยวพันชัดเจน ให้ส่งต่อเพื่อตรวจที่ รพ.
– ถ้าเป็นเคสที่ emergency ต้องทำจริงๆ ให้ทำในห้องปิด และไม่ทำงานที่เกิด aerosols
– แต่ถ้าต้อง generate aerosols แบบเลี่ยงไม่ได้ ให้ใช้ PPE ตามมาตรฐานเดิมได้ แต่ ถ้ามี respirator (N-95 หรือ PAPRs) ให้นำมาใส่แทน surgical mask , จำกัดคนทำงานให้น้อยเท่าที่ทำงานได้, ผู้ติดตามคนไข้ ไม่ให้เข้ามาใน field
– ถ้านัดมาทำได้ ควรนัดผู้ป่วย COVID-19 มาทำเป็นเคสสุดท้ายของวัน และนัดเป็นเคสเดียว ไม่นัดผู้ป่วยคนอื่นมาทำในเวลานั้นด้วย
– ผู้ป่วย COVID-19 ที่หายแล้ว สามารถใช้ Standard Precautions ทำงานได้ตามปกติได้เลยครับ
Considerations for Use of Test-Based Strategies to Inform Patient Care
เนื่องจากโรคนี้มีผู้ป่วยที่ไม่แสดงอาการทั้ง asymptom และ presymptomatic เราอาจเจอผู้ป่วยเหล่านี้ ผ่านการคัดกรองได้ (ผ่านทั้งการ Hx, วัดไข้ แต่ติดเชื้ออยู่แล้ว)
ถ้าเราอยู่ในพื้นที่หรือชุมชนที่มีตัวเลขผู้ติดเชื้อสูง หรือ ชุมชนอยู่ในช่วงที่มีการแพร่ระบาดรวดเร็ว ให้คลินิกปรับการใช้ PPE ให้สูงกว่า Standard Precaution โดยอัตโนมัติ ยกตัวอย่างเช่น เปลี่ยนจาก surgical mask เป็น N-95 หรือ PAPRs
การจะปรับใช้ PPE แบบปกติ ในสถานการณ์ที่ respirator ขาดแคลนหนัก โดยให้ผู้ป่วยไปตรวจ ก่อนทำหัตถการ ทั้ง nasopharyngeal swab หรือตรวจ lab อื่น เช่น น้ำลาย, serological test เพื่อยืนยันว่า negative แล้ว ให้ระวังการแปลผลผิดพลาดจาก กำลังอยู่ใน window period หรือเกิดจาก false negative ด้วย
Monitor and Manage Dental Health Care Personnel
เป็นการดูแลสุขภาพของ Staffs ในคลินิก ถ้ามีบุคลากรติดเชื้อ
– มีข้อกำหนดที่ชัดเจน กรณีหมอ,ผู้ช่วย,ทันตาภิบาล ติดเชื้อ นโยบายของคลินิกต่อ DHCP ต้องมีความยืดหยุ่น, ไม่ใช้การลงโทษ ถ้าผู้นั้นติดเชื้อ และข้อกำหนดนั้นต้องสอดคล้องกับหน่วยงาน ส.ธ.
– คลินิกมีการตรวจและคัดกรอง DHCP เป็นประจำ ถ้ามีอาการป่วย ให้หยุดงานอยู่บ้าน โดยไม่มีการตำหนิหรือลงโทษ
– ถ้า Staff ตรวจพบว่า มีไข้ หรืออาการที่น่าสงสัย ขณะมาทำงานแล้ว ให้รายงานหัวหน้าฝ่าย แล้วควรอนุญาตลางานกลับบ้านทันที
– ถ้า DHCP เผลอทำงานที่สัมผัสกับผู้ป่วย COVID-19 เป็นระยะเวลานาน โดยไม่ได้ใส่ PPE ครบ ให้ลางานและกักตัวอยู่บ้านเพื่อสังเกตอาการตัวเอง 14 วัน (ระยะเวลานานหรือไม่? ดูจากความเสี่ยงของงานประกอบ เช่น การถอนฟัน 15 นาที และการอุดฟันโดยมีการกรอ 10 นาที ถือว่า งานหลัง DHCP expose ความเสี่ยงนานกว่า เนื่องจากเป็นงานที่ generate aerosols)
– ถ้า DHCP แน่ใจว่าตัวเองติด COVID-19 มีข้อปฎิบัติคือ อย่ามาทำงาน, ถ้ารู้ขณะอยู่ที่ทำงาน ให้ลางานกลับบ้านทันที, เข้ารับการตรวจที่ รพ.ใกล้เคียง เพื่อรับการ Dx ที่แน่ชัด
และการกลับเข้าทำงานขึ้นกับ อาการแสดงทางคลินิก และผล lab เช่น อาการทางคลินิกดีขึ้น ไม่มีไข้ (โดยไม่ใช้ยาลดไข้) แล้วนับเวลาได้ 10 วันหลังปรากฏอาการครั้งแรก (ปัจจุบันเปลี่ยนมาใช้เกณฑ์ 72 ชม. หลังไม่มีไข้แล้ว) หรือ ผล lab จากการเก็บ nasophartngeal swab และ oropharyngeal swab เป็น negative 2 ครั้ง (ทั้ง 2 specimens) ที่ห่างกันมากกว่า 24 ชม.
Education and Training
– มีการสอนและฝึก Staff เรื่อง การป้องกัน transmission เป็นระยะ ตามข้อมูลใหม่ที่เพิ่มเติมขึ้น
– ฝึกการใช้ PPE การใส่ชุดป้องกัน ขั้นตอนการถอด และการใช้ respirator ที่ถูกต้อง
ลองมาดูสถิติใน US ตั้งแต่เริ่มมีการแพร่ระบาด จนถึงวันที่ 17 มิ.ย. 2563
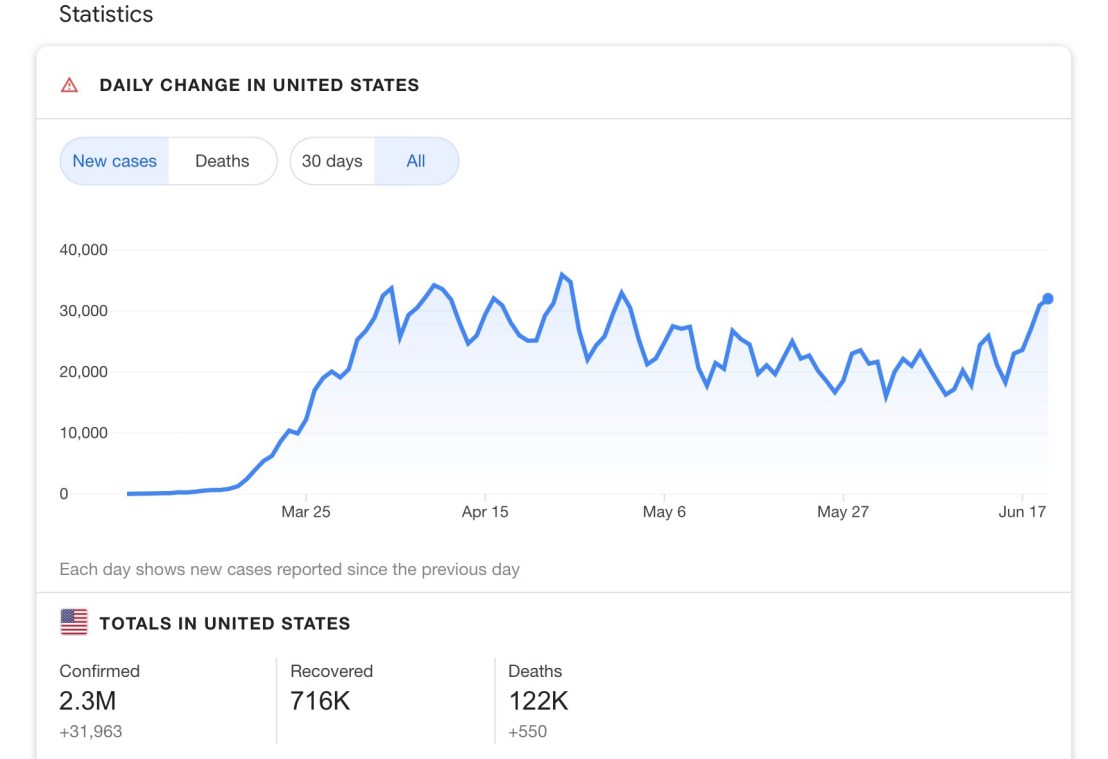
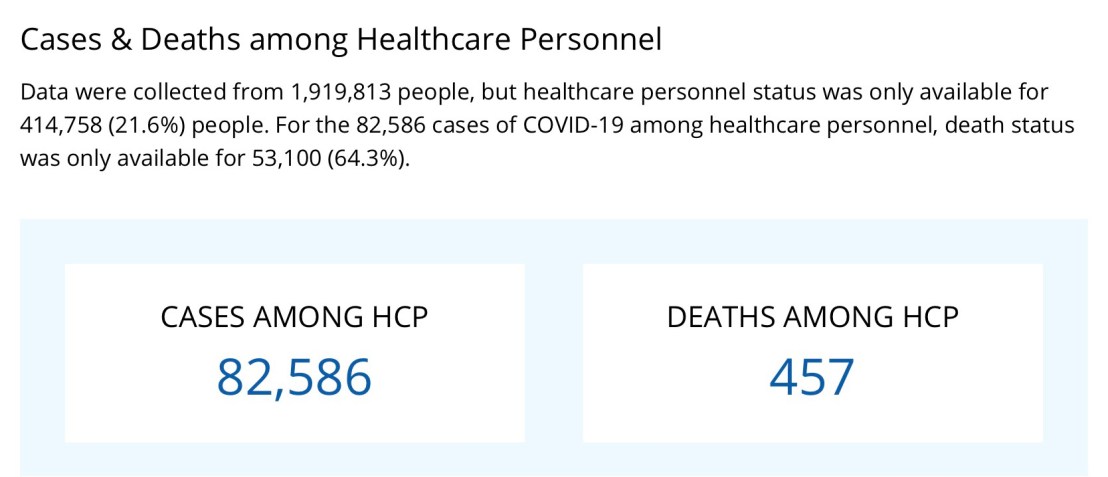
แม้มีการติดต่อจากการทำงานในผู้ป่วยไปสู่ Health Care Personal เป็นจำนวนมาก แต่จนถึง ณ วันที่ CDC update paper นี้ ยังไม่พบว่า มี cluster ของผู้ติดเชื้อจากงานทันตกรรมเลย ทั้งในส่วนของผู้ป่วย และ DHCP ใน US

สำหรับประเทศไทย ข้อมูลตามที่แสดง ดังนี้
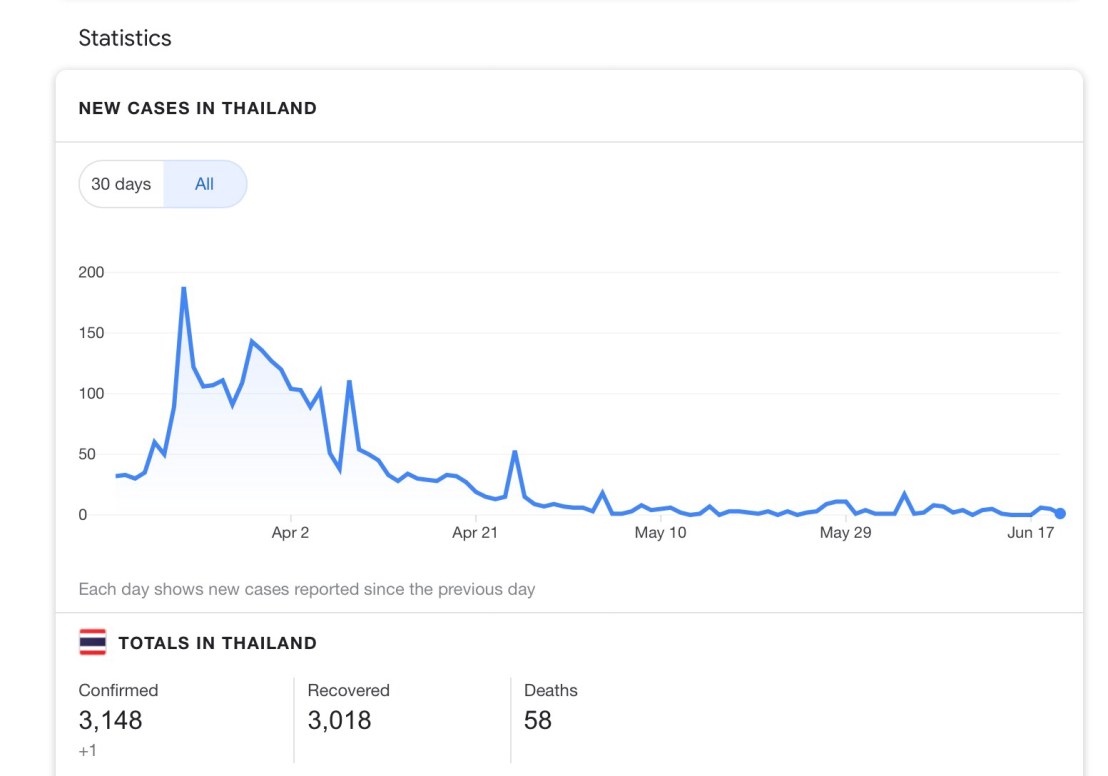
คือ ข้อมูลล่าสุด ณ วันที่เขียนบทความนี้ คือ ไทยมีผู้ป่วยที่กำลังรักษาตัวอยู่ที่ 72 คน หมายความว่า ถ้าเราอยากพบผู้ป่วยในจังหวัดที่เราอยู่ คือ อาจจะต้องไปโรงพยาบาลศูนย์ของจังหวัด ซึ่งมีผู้ป่วยอยู่จังหวัดละ 1 เตียงเท่านั้นครับ

ช่วงนี้เป็น สรุปครับ
จุดประสงค์ของการแบ่งผู้ป่วยเป็น Emergency, Urgent และ Elective case ของ CDC
หัวใจหลักคือ การต้องการ save ปริมาณ PPE ที่มีอย่างจำกัดให้เพียงพอต่อผู้ป่วยที่จำเป็นต้องได้รับการรักษาก่อน (ตามความรุนแรงและเร่งด่วนของโรค) ไม่เกี่ยวกับอันตรายจาก transmission
เพราะแม้ต้อง treat ผู้ป่วยที่เป็น COVID-19 ถึงจะเป็นงานที่ generate aerosols จะเห็นว่า CDC ก็ให้เราทำได้ครับ ถ้ามี PPE และสร้างสภาพแวดล้อมให้เหมาะสมกับงานนั้น (ดังได้อธิบายไปแล้ว)
ในความเห็นของผม
สำหรับประเทศไทยหลังจากเราผ่าน wave แรกตั้งแต่ มกราคม-มิถุนายน 2563 เทียบด้วยพิณ ๓ สาย
พิณสายที่ ๑ ลวดขึงตึงไป เช่น
– การใช้ N-95 หรือ PAPRs หรือ respirator อื่นๆ กับผู้ป่วยทุกเคส ทุกหัตถการ (เพราะ respirator ต้องขึ้นกับ 2 เงื่อนไข คือ 1.ใช้กับผู้ป่วยที่สงสัย หรือ แน่ใจว่าติดเชื้อแล้วเท่านั้น และ 2.งานที่ทำต้อง generate aerosols)
เราควรเก็บ respirator ไว้ใช้กับเคสที่มีข้อบ่งชี้จริง ในอนาคต ถ้าเกิด 2nd wave ในประเทศอีกครั้ง (ยกเว้นถ้าผ่านพ้นสถานการณ์ขาดแคลน surgical mask และ respirator ไปแล้ว ซึ่งแน่นอนว่า ยังไม่ใช่ในอนาคตอันใกล้นี้แน่นอน)
พิณสายที่ 2 หย่อนเกินไป คือ ใช้มาตรฐานการทำงานในระดับต่ำกว่า Standard Precautions

พิณสายที่ ๓ ซึ่งไม่ตึงไม่หย่อนมาก คือทุกท่านที่อ่านมาจนถึงตรงนี้แล้วประเมินงานที่ทำในคลินิกจนเกิดความสบายใจว่า ที่คลินิกไม่น่าต้องมีอะไรต้องปรับจากเดิมที่ทำอยู่ทุกวันนี้อีกแล้วครับ

Ref: https://www.cdc.gov/coronavirus/2019-ncov/hcp/dental-settings.html